En los últimos años, la filosofía de la relación médica centrada en el paciente ha sufrido importantes cambios, y del modelo médico paternalista y autoritario se ha pasado a considerar la libertad del médico y paciente para negociar como la base de la práctica médica. En consecuencia han surgido nuevos modelos de atención, entre ellos la consulta centrada en el paciente.
La atención centrada en el paciente supone varios cambios en la forma de pensar del médico. En primer lugar, la noción jerárquica del ser profesional a cargo y el paciente como un ser pasivo no se sostiene aquí. Para realizar una atención centrada en el paciente, el médico debe ser capaz de empoderar al paciente y compartir el poder en la relación, y esto significa renunciar al control que tradicionalmente ha estado en manos de los profesionales. Este es el imperativo moral de la práctica centrada en el paciente.
Según McWhinney, la esencia del método centrado en el paciente es el intento del médico de desempeñar una doble tarea: comprender al paciente y entender la enfermedad. Para tener una idea de la naturaleza de esta tarea resulta útil diferenciar entre dolencia y enfermedad.
La dolencia es la experiencia personal que tiene el paciente de un trastorno físico o psicológico; incluye sus sensaciones y sentimientos, las incapacidades y las molestias, las defensas y los apoyos, los puntos fuertes y los débiles, las actitudes hacia la enfermedad y hacia el médico, así como el efecto que el trastorno produce en sus actividades y relaciones.
La enfermedad es el proceso biológico utilizado para explicar la dolencia. En el 25 – 50% de las consultas de Medicina Familiar no es posible establecer un diagnóstico específico de enfermedad, por lo que resulta muy frecuente encontrar dolencias sin un proceso biológico detectable; es decir existe dolencia sin enfermedad. Por ello, el método centrado en el paciente se plantea como objetivos comprender la dolencia y, siempre que sea posible, diagnosticar la enfermedad.
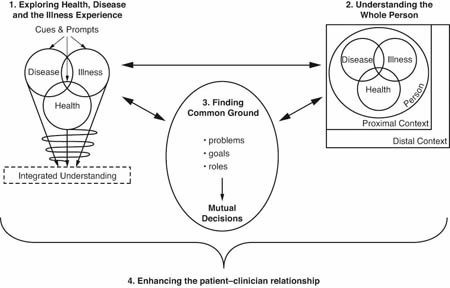
El método de atención centrado en el paciente tiene cuatro componentes:
1. Exploración de la Salud , Enfermedad y la Dolencia:
- percepciones únicas y la experiencia de la salud (significado y aspiraciones )
- anamnesis, examen físico, laboratorio
- dimensiones de la dolencia (sentimientos, ideas, efectos sobre la función y las expectativas ).
2. La comprensión de la persona en su totalidad:
- la persona (por ejemplo: la historia de vida, problemas personales y de desarrollo )
- el contexto proximal (por ejemplo: la familia, el empleo, el apoyo social )
- el contexto distal (por ejemplo: cultura, comunidad, ecosistema )
3. Encontrar un terreno común:
- problemas y prioridades
- objetivos del tratamiento y / o la gestión
- roles de paciente y el médico.
4. Mejorar la relación médico-paciente:
- compasión y empatía
- poder
- sanación y esperanza
- autoconocimiento y sabiduría práctica
- transferencia y contratransferencia.
El objetivo del primer componente del método clínico centrado en el paciente es explorar la enfermedad y los pacientes las percepciones de la salud y la enfermedad. Además de evaluar el proceso de la enfermedad por la anamnesis y el examen físico, el médico busca activamente poder entrar en el mundo del paciente para comprender tanto las percepciones de la salud (su significado para el paciente y sus aspiraciones o metas de la vida) y la experiencia única de enfermedad (los sentimientos del paciente acerca de estar enfermo, sus ideas acerca de la enfermedad, la forma en que la enfermedad está afectando a su funcionamiento, y, por último, lo que él o ella espera de que el médico).
El segundo componente es la integración de estos conceptos (la salud, la enfermedad y la enfermedad) con una comprensión integral de la persona. Esto incluye una toma de conciencia de los múltiples aspectos de la vida del paciente, como la personalidad, la historia del desarrollo, problemas del ciclo de vida, y los múltiples contextos en los que él o ella vive.
La tarea mutua de encontrar un terreno común entre el paciente y el médico es el tercer componente del método y se centra en tres áreas clave: la definición del problema, el establecimiento de los objetivos del tratamiento, y la identificación de los roles a ser asumidos por el paciente y el médico.
El cuarto componente enfatiza que cada contacto con el paciente debería ser usado para construir sobre la relación médico-paciente mediante la inclusión de la compasión, la empatía, un reparto del poder, la curación y la esperanza. Para promulgar estas habilidades requiere tanto la atención y la sabiduría práctica, así como una apreciación de los aspectos inconscientes de la relación como la transferencia y contratransferencia.
En próximas publicaciones iremos presentando resúmenes de estos componentes citados por McWhinney.
Conceptos erróneos comunes sobre el método de la medicina centrada en el paciente
Durante los últimos 30 años, han surgido conceptos erróneos referente a que practicar la medicina centrada en el paciente lleva más tiempo; se centra principalmente en los problemas psicosociales de los pacientes frente a sus enfermedades; se requiere consentir a las demandas de los pacientes; que significa ser rígido y seguir un método estándar; que espera compartir toda la información y todas las decisiones con los pacientes; y, finalmente, que el método clínico centrado en el paciente es un conjunto de tareas que no necesitan ser aplicadas durante cada visita, pero, más bien, que pueden elegibles - es decir, algunas tareas pueden realizarse y otrasdescartarse.
A veces las expectativas de los pacientes son muy claras y directas. Ellos quieren continuar con el tratamiento para el pie o la finalización de un formulario médico para su seguro de vida. Por lo tanto, no siempre es esencial exploraren profundidad la percepción del paciente de la salud o de su experiencia con la enfermedad. Lo que es esencial es que los médicos escuchen pautas e indicaciones de los pacientes con el fin de realizar investigaciones apropiadas y sensibles. Al practicar la medicina centrada en el paciente se tiene en cuenta el deseo del paciente por obtener información, compartir la toma de decisiones y responder adecuadamente.
El argumento de que un médico no necesita estar centrado en el paciente en todas las visitas - por ejemplo, cuando un paciente presenta un problema sencillo - se apoya en la descripción distintos motivos de consulta del paciente: por problemas agudos o crónicos, de chequeo, psicosociales. Pero los médicos no saben si la consulta médica que inician va a ser por problemas agudos o crónicos, de chequeo ó psicosociales, a menos que practique la medicina centrada en el paciente y haga preguntas breves y adecuadas con el inicio de la visita.
Un breve diálogo de la relacion médico-paciente acerca de un dolor de garganta leve puede servirnos de ejemplo:
- Doctor: (mientras va por un baja-lengua) ¿Hay algo que le preocupe de este dolor de garganta?
- Paciente: No. (Pausa)
- Doctor: ¿Cree que esto es algo fuera de lo común?
- Paciente: No ... no lo creo.
- Doctor: Hay alguna otra cosa que pase en su vida que usted quiera decirme de hoy?
- Paciente: No. Todo me va muy bien!
Sólo después de estos 5 segundos de entrevista puede ser que el médico esté seguro de que esta visita va a ser de rutina por un problema agudo y no por un problema psicosocial.
Si bien la consulta centrada en el paciente consume un poco más de tiempo, suele ser mayor el ahorro obtenido a medio y largo plazo con una identificación precoz y exacta de los problemas del sujeto.
| ALGUNAS DIFERENCIAS ENTRE EL CONCEPTO DE DIAGNOSTICO EN MEDICINA FAMILIAR Y COMUNITARIA Y LA ATENCION HOSPITALARIA | |
|---|---|
| Diagnóstico en Medicina Hospitalaria | Diagnóstico en Medicina Familiar y Comunitaria |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
BIBLIOGRAFÍA
- TRATADO DE MEDICINA DE FAMILIA Y COMUNITARIA, 2º EDICION
Sociedad Española de Medicina Familiar y Comunitaria. Casado Vicente Verónica y Colaboradores.
- PATIENT-CENTERED MEDICINE: TRANSFORMING THE CLINICAL METHOD, 3º EDITION.
Moira Stewart, Brown Judith Belle, W.Wayne Weston, Ian R. McWhinney, Carol L McWilliam, Thomas R. Freeman
