El tratamiento de pacientes con diabetes mellitus tipo 2 incluye la educación, la evaluación de complicaciones microvasculares y macrovasculares, los intentos de lograr la glucemia casi normal, la minimización de los factores cardiovasculares y otros riesgos a largo plazo, y el evitar medicamentos que pueden agravar las anormalidades de la insulina o el metabolismo lipídico.
Todos estos tratamientos tienen que ser adecuados en función de factores individuales, como la edad, la esperanza de vida, y las comorbilidades.
LOS OBJETIVOS DEL TRATAMIENTO
Control glucémico - Mejorar el control glucémico mejora el riesgo de complicaciones microvasculares en pacientes con diabetes tipo 2. En las últimas guías se recomienda llegar a un objetivo terapeútico de un valor de A1C ≤7.0 % (53,0 mmol/mol) para la mayoría de los pacientes. Sin embargo, las metas de A1C objetivo en pacientes con diabetes tipo 2 deben adaptarse al individuo, equilibrando la mejora de las complicaciones microvasculares con el riesgo de hipoglucemia. Los objetivos glucémicos se establecen generalmente algo mayor para los pacientes adultos mayores y aquellos con comorbilidades o una esperanza de vida limitada y pocas probabilidades de beneficiarse de la terapia intensiva (A1C ≤8.0 % [53,0 mmol/mol] para estos casos).
Manejo de los factores de riesgo cardiovascular - Además del control de la glucemia, la reducción del riesgo cardiaco debe ser una prioridad para todos los pacientes con diabetes tipo 2 (dejar de fumar, la aspirina, el control de la presión arterial, la reducción de los lípidos séricos, la dieta y el ejercicio). Sin embargo, a pesar de la evidencia de que la reducción de los factores de riesgo disminuye el riesgo de complicaciones tanto micro y macrovasculares en pacientes con diabetes, muchos pacientes no logran alcanzar los valores recomendados para A1C, el control de la presión arterial, y el manejo de la dislipidemia.
La Terapia de nutrición médica (MNT) es el proceso por el cual el plan dietético está adaptado para personas con diabetes, basado en factores médicos, estilo de vida y personales. Es un componente integral de la gestión de la diabetes y la educación para el autocontrol de la diabetes. Para los pacientes con diabetes tipo 2 con sobrepeso (índice de masa corporal [IMC] ≥25 a 29,9) y obesidad (IMC ≥30), es importante hacer hincapié en la reducción de la ingesta de calorías y aumentar la actividad física para lograr la pérdida de peso. La mejora del control glucémico inducida por la pérdida de peso se asocia con la corrección parcial de las dos principales alteraciones metabólicas en la diabetes tipo 2: la resistencia a la insulina y la alteración de la secreción de insulina. Para los pacientes que no tienen sobrepeso, el objetivo de la MNT es el control de peso, consistencia en la ingesta de hidratos de carbono en el día a día en las comidas y aperitivos, y el contenido nutricional general.
Reducción del Peso – Para los pacientes con diabetes tipo 2 con sobrepeso (IMC ≥25 a 29,9) y obesidad (IMC ≥30), es importante hacer hincapié en la reducción de la ingesta calórica, aumentar la actividad física, y la modificación de la conducta para lograr la pérdida de peso. El tratamiento farmacológico para la pérdida de peso y la cirugía de pérdida de peso puede ser eficaz, pero no se consideran como terapia inicial.
Dieta – La pérdida de peso a través de cambios en la dieta puede mejorar muchos aspectos de la diabetes tipo 2, incluyendo el control de la glucemia y la hipertensión. La mejora en el control de la glucemia está relacionado tanto con el grado de restricción calórica y reducción de peso. Una modesta reducción de peso también puede mejorar la función hepática en la esteatohepatitis no alcohólica, que se asocia con la resistencia a la insulina y la diabetes tipo 2.
El efecto inmediato de la restricción calórica sobre los niveles de glucosa en la sangre no está bien comprendido, pero puede estar relacionado con el agotamiento de las reservas de glucógeno hepático, lo que reduce la producción de glucosa hepática, el determinante principal de la glucemia en ayunas. Sin embargo, este beneficio se mantendrá sólo si el balance negativo de calorías y la reducción de peso se continúan.
A pesar de la clara ventaja de la pérdida de peso, sólo un pequeño porcentaje de los pacientes con diabetes tipo 2 son capaces de lograr y mantener la pérdida de peso sustancial.
La probabilidad de una respuesta glicémica exitosa a la dieta está determinada en gran parte por la glucosa en sangre en ayunas inicial. En el UKPDS, el grado de pérdida de peso necesario para normalizar la glucosa en sangre en ayunas fue de 10 kg (16 por ciento del peso corporal inicial) si el valor inicial de glucosa fue de 108 a 144 mg / dl (6-8 mmol / L), frente a 22 kg (35 por ciento), si el valor inicial de glucosa fue de 216 a 252 mg / dl (12 a 14 mmol/L).
Tratamiento farmacológico – El tratamiento farmacológico para la pérdida de peso puede ser eficaz en pacientes con diabetes tipo 2, pero en general se asocia con altas tasas de abandono del tratamiento debido a los efectos secundarios de la medicación y no se recomienda como tratamiento primario de la diabetes.
Ejercicio - Se anima a adultos con diabetes para llevar a cabo de 30 a 60 minutos de actividad aeróbica de intensidad moderada en la mayoría de los días de la semana (por lo menos 150 minutos de intensidad moderada de ejercicio aeróbico por semana). En ausencia de contraindicaciones (por ejemplo, de moderada a grave retinopatía proliferativa, enfermedad severa de la arteria coronaria), las personas con diabetes tipo 2 también deben ser alentados a realizar el entrenamiento de resistencia (ejercicio con pesas o máquinas de pesas) al menos dos veces por semana. El ejercicio regular es beneficioso en la diabetes tipo 2, independientemente de la pérdida de peso. Esto lleva a un mejor control glucémico debido al aumento de la capacidad de respuesta a la insulina; sino que también puede retrasar la progresión de la intolerancia a la glucosa a la diabetes manifiesta. Estos efectos beneficiosos se deben directamente a hacer ejercicio, pero la reducción de peso concurrentes pueden desempeñar un papel contributivo.
Las intervenciones psicológicas - Los pacientes con diabetes tipo 2 a menudo experimentan un estrés significativo en relación con las muchas responsabilidades de cuidado personal para optimizar el control glucémico (modificaciones de estilo de vida, los medicamentos y la automonitorización de la glucosa en la sangre). La depresión concomitante también puede interferir con los cuidados personales. La psicoterapia reduce la angustia psicológica y mejora el control glucémico en algunos, pero no todos.
TRATAMIENTO FARMACOLÓGICO INICIAL
¿Cuándo comenzar? – Las anormalidades metabólicas que caracterizan a la diabetes tipo 2 empeoran con la edad. Iniciar un tratamiento temprano de la diabetes, en un momento cuando la hemoglobina glucosilada (HbA1c) no es significativamente elevada, se asocia con un mejor control glucémico con el tiempo y la disminución de las complicaciones a largo plazo. El tratamiento farmacológico a menudo no se inicia muy pronto, lo que resulta en un mal control glucémico.
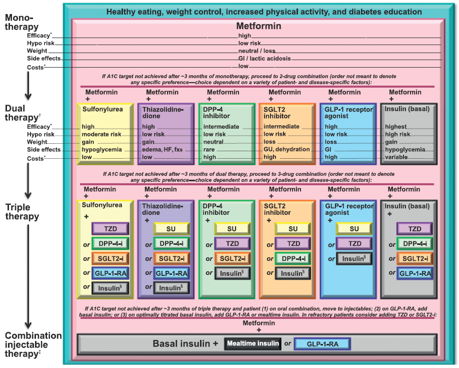
Para la mayoría de pacientes, la terapia farmacológica (metformina) debe iniciarse en el momento de diagnóstico de la diabetes. Para los pacientes altamente motivados y con valores de A1C cerca a los objetivos de control (es decir, <7,5%), el recomendar tres o seis meses de modificación del estilo de vida antes de iniciar el tratamiento farmacológico es razonable. Para los pacientes que inician las sulfonilureas, se sugiere iniciar con la intervención en el cambio de estilo de vida, en el momento del diagnóstico, ya que el aumento de peso que suele acompañar al tratamiento con sulfonilureas puede ser menor si los esfuerzos de estilo de vida están en marcha. Sin embargo, si la intervención del estilo de vida no ha producido una reducción significativa en los síntomas de la hiperglucemia o en los valores de glucosa después de una o dos semanas, a continuación, la sulfonilurea debe añadirse.
Elección de la terapia
En ausencia de contraindicaciones específicas, se sugiere la metformina como terapia inicial en la mayoría de los pacientes. Se aconseja iniciar la metformina en el momento del diagnóstico de la diabetes, además de la consulta para la intervención del estilo de vida Comenzamos con 500 mg una vez al día con la comida de la noche y, de ser tolerada, añadir una segunda dosis de 500 mg con el desayuno. La dosis se puede aumentar lentamente (un comprimido cada una a dos semanas) según sea necesario. La metformina fue elegido para la terapia inicial debido a la eficacia en el control de la glucemia, la falta de aumento de peso e hipoglucemia, la tolerabilidad general y por ser costo favorable.
Para los pacientes con contraindicaciones para la metformina, se sugiere una sulfonilurea de acción más corta, tal como glipizida. Las sulfonilureas tienen eficacia hipoglucemiante y son de bajo costo, pero presentan riesgo de hipoglucemia y aumento de peso. Para los pacientes que no toleran o no son candidatos a la metformina o sulfonilureas, la repaglinida es una alternativa razonable, particularmente en pacientes con enfermedad renal crónica en riesgo de hipoglucemia.
La insulina también puede ser considerada como una terapia de primera línea para todos los pacientes con diabetes tipo 2, en particular los pacientes con diabetes sintomática o mal controlada (A1C> 9% [74.9 mmol/mol] o glucemia basal >250 mg/dl [13.9 mmol/L], glucosa al azar constantemente >300 mg/dl [16.7 mmol/L], o cetonuria) o en pacientes en los que es difícil distinguir el tipo 1 de diabetes tipo 2.
SEGUIMIENTO - Obtenemos la hemoglobina glucosilada (HbA1c) por lo menos dos veces al año en pacientes que cumplan los objetivos glucémicos y con mayor frecuencia (trimestral) en pacientes cuya terapia ha cambiado o que no están cumpliendo los objetivos. La automonitorización de la glucosa en la sangre (AGS) no es necesario para la mayoría de los pacientes con diabetes tipo 2 que están en un régimen estable de dieta o antidiabéticos orales y que no están experimentando hipoglucemia. AGS podría ser útil para algunos pacientes diabéticos tipo 2 que toman medidas para modificar sus patrones de alimentación o ejercicio, así como cuando es necesario tomar decisiones de intensificar la farmacoterapia, basándose en los resultados de AGS.
BIBLIOGRAFIA:
- Standards of Medical Care in Diabetes 2016. Diabetes Care January 2016; 39 (Supplement 1)
{jumi [*4]}